हाल ही में, मशहूर हस्तियों और दिखने में स्वस्थ युवा व्यक्तियों के अचानक दिल का दौरा पड़ने से बेहोश हो जाने की दिल दहला देने वाली खबरों ने कई लोगों को चिंतित और असमंजस में डाल दिया है। आखिर कोई स्वस्थ और सक्रिय दिखने वाला व्यक्ति बिना किसी चेतावनी के इस तरह की विनाशकारी घटना का शिकार कैसे हो सकता है?
विश्व स्तर पर प्रतिवर्ष 18 से 40 वर्ष की आयु के स्वस्थ दिखने वाले युवा वयस्कों में से 4 से 14 लोगों को हृदय गति रुक जाती है। विशेष रूप से भारत में, अध्ययनों से पता चला है कि अस्पताल के बाहर हृदय गति रुकने की संभावना 10% से भी कम है, और यह मृत्यु के प्रमुख कारणों में से एक है। युवा वयस्कों में हृदय गति रुकने की बढ़ती घटनाओं और कोविड वैक्सीन के कारण हृदय गति रुकने के बढ़ते जोखिम की संभावना को देखते हुए, भारतीय चिकित्सा अनुसंधान परिषद (आईसीएमआर) और राष्ट्रीय रोग नियंत्रण केंद्र (एनसीडीसी) के अध्ययनों से पुष्टि होती है कि भारत में कोविड-19 टीके सुरक्षित और प्रभावी हैं, और गंभीर दुष्प्रभावों के मामले अत्यंत दुर्लभ हैं।
आईसीएमआर और एनसीडीसी 18 से 45 वर्ष की आयु के युवा वयस्कों में अचानक होने वाली अज्ञात मौतों के कारणों को समझने के लिए मिलकर काम कर रहे हैं। इस दिशा में आगे बढ़ने के लिए, विभिन्न शोध पद्धतियों का उपयोग करते हुए दो पूरक अध्ययन किए गए।
-
एक अध्ययन पिछले आंकड़ों पर आधारित था और दूसरा वास्तविक समय की जांच पर। पहला अध्ययन, आईसीएमआर के राष्ट्रीय महामारी विज्ञान संस्थान (एनआईई) द्वारा किया गया था, जिसका शीर्षक था "भारत में 18-45 वर्ष की आयु के वयस्कों में अज्ञात कारणों से होने वाली अचानक मृत्यु से जुड़े कारक - एक बहुकेंद्रीय मिलानित केस-कंट्रोल अध्ययन"। यह अध्ययन मई से अगस्त 2023 तक 19 राज्यों और केंद्र शासित प्रदेशों के 47 तृतीयक देखभाल अस्पतालों में किया गया था। इसमें उन व्यक्तियों को शामिल किया गया जो स्वस्थ प्रतीत होते थे लेकिन अक्टूबर 2021 से मार्च 2023 के बीच अचानक मर गए। निष्कर्षों ने स्पष्ट रूप से दिखाया है कि कोविड-19 टीकाकरण युवा वयस्कों में अज्ञात कारणों से होने वाली अचानक मृत्यु के जोखिम को नहीं बढ़ाता है।
-
“युवाओं में अचानक होने वाली अज्ञात मौतों के कारणों का पता लगाना” शीर्षक वाला दूसरा अध्ययन अखिल भारतीय आयुर्वेद विज्ञान संस्थान (एआईआईएमएस), नई दिल्ली द्वारा आईसीएमआर के अनुदान और सहयोग से किया जा रहा है। यह एक भावी अध्ययन है जिसका उद्देश्य युवा वयस्कों में अचानक होने वाली मौतों के सामान्य कारणों का पता लगाना है। अध्ययन से प्राप्त आंकड़ों के प्रारंभिक विश्लेषण से पता चलता है कि हृदयघात, या मायोकार्डियल इन्फार्क्शन (एमआई), इस आयु वर्ग में अचानक होने वाली मौतों का प्रमुख कारण बना हुआ है। महत्वपूर्ण बात यह है कि पिछले वर्षों की तुलना में कारणों के पैटर्न में कोई बड़ा बदलाव नहीं देखा गया है।
जीवनशैली बनाम जीन या दोनों?
शव परीक्षण अध्ययनों के आधार पर, हृदय गति रुकने के बाद मरने वाले 55% से 69% युवा वयस्कों में
-
हृदय ताल विकार (अधिकतर एथलीटों में पाया जाता है)
-
कोरोनरी धमनी रोग जैसी संरचनात्मक हृदय रोग
-
हाइपरट्रॉफिक कार्डियोमायोपैथी (असामान्य रूप से मोटी हृदय की मांसपेशी)।
जटिल, बहुआयामी स्थितियां रीढ़ की हड्डी के संक्रमण (एससीए) के जोखिम को बढ़ा सकती हैं:
कोरोनरी धमनी संबंधी असामान्यताएं:
हृदय से जुड़ी धमनियों में खराबी के कारण व्यायाम के दौरान हृदय की मांसपेशियों में रक्त की आपूर्ति कम हो सकती है, जिससे हृदय गति रुक सकती है। आमतौर पर जन्मजात होने के कारण, इस स्थिति से पीड़ित युवा लोगों को बड़े होने तक लक्षण दिखाई नहीं देते हैं।
मायोकार्डिटिस :
संक्रमण के कारण होने वाली मायोकार्डिटिस हृदय की दीवारों में सूजन पैदा करती है। अधिकतर मामलों में यह तब होती है जब कोई वायरस हृदय को प्रभावित करता है, लेकिन जीवाणु, कवक या परजीवी संक्रमण और दवाओं से एलर्जी की प्रतिक्रिया भी मायोकार्डिटिस का कारण बन सकती है।
कोरोनरी एथेरोस्क्लेरोसिस
युवाओं में कोरोनरी एथेरोस्क्लेरोसिस की घटनाएं बढ़ रही हैं। यह अब केवल बुजुर्गों की बीमारी नहीं रह गई है। युवाओं में दिल के दौरे और दुर्घटना के कारण होने वाली मौतों (बॉक्स में जोड़ें) में वृद्धि हो रही है।
-
गतिहीन जीवनशैली
-
मधुमेह
-
शराब का सेवन
-
मादक द्रव्यों का सेवन
-
धूम्रपान
-
मोटापा
-
अनियमित नींद चक्र
-
उच्च तनाव वाले कार्य वातावरण
-
उच्च रक्तचाप
ये कारक एससीए के जोखिम को बढ़ा सकते हैं या अन्य चिकित्सीय स्थितियों और जटिलताओं को भी जन्म दे सकते हैं।
इलेक्ट्रोलाइट असंतुलन
शरीर की रासायनिक प्रक्रियाओं के सुचारू रूप से चलने के लिए इलेक्ट्रोलाइट्स अत्यंत आवश्यक हैं। पोटेशियम, कैल्शियम और सोडियम सबसे महत्वपूर्ण इलेक्ट्रोलाइट्स हैं। इलेक्ट्रोलाइट असंतुलन अक्सर हृदय संबंधी आपात स्थितियों से जुड़ा होता है। ये असंतुलन हृदय गति रुकने का कारण बन सकते हैं या इसमें योगदान दे सकते हैं।
एकल जीन परिवर्तन के कारण होने वाली आनुवंशिक स्थितियां एससीए विकसित होने के जोखिम को बढ़ा सकती हैं:
हाइपरट्रॉफिक कार्डियोमायोपैथी:
हाइपरट्रॉफिक कार्डियोमायोपैथी अक्सर वंशानुगत होती है और इसका निदान अक्सर नहीं हो पाता है। यह युवाओं में अचानक दिल की धड़कन रुकने (एससीए) का सबसे आम हृदय संबंधी कारण है। हृदय के निचले कक्षों में मोटी मांसपेशी कोशिकाएं असामान्य हृदय गति का कारण बन सकती हैं, खासकर तीव्र व्यायाम के दौरान।
प्राथमिक अतालता:
जिन लोगों के हृदय की संरचना सामान्य होती है, उनमें कभी-कभी हृदय की विद्युत तरंगों को प्रभावित करने वाली अज्ञात आनुवंशिक स्थितियों के कारण भी एससीए हो सकता है। इनमें वंशानुगत स्थितियां शामिल हैं जैसे:
-
लॉन्ग क्यूटी सिंड्रोम - एक हृदय ताल संबंधी स्थिति जिसके कारण दिल की धड़कन तेज और अनियमित हो जाती है।
-
ब्रुगाडा सिंड्रोम एक दुर्लभ, आनुवंशिक हृदय रोग है जो संभावित रूप से घातक अतालता (असामान्य हृदय लय) का कारण बन सकता है। इसकी विशेषता विशिष्ट इलेक्ट्रोकार्डियोग्राम (ईसीजी) पैटर्न और अचानक कार्डियक अरेस्ट का बढ़ा हुआ जोखिम है, विशेष रूप से संरचनात्मक रूप से सामान्य हृदय में।
-
एरिथमोजेनिक राइट वेंट्रिकुलर डिसप्लेसिया (ARVD) - यह एक आनुवंशिक स्थिति है जिसमें हृदय की मांसपेशियों के ऊतक की जगह निशान ऊतक ले लेते हैं।
मार्फ़न सिंड्रोम
इस संयोजी ऊतक रोग के कारण महाधमनी में दरारें पड़ सकती हैं।
आनुवंशिक प्रवृत्ति - एसएनपी बनाम आनुवंशिक उत्परिवर्तन
पूर्ववृत्ति पर ध्यान केंद्रित करना
आईसीएमआर और एआईआईएम द्वारा किए गए अध्ययनों से पता चला है कि अधिकांश अज्ञात मृत्यु मामलों में, आनुवंशिक उत्परिवर्तन को इन मौतों का संभावित कारण माना गया है।
मोनोजेनिक जोखिम भिन्नताएं दुर्लभ आनुवंशिक परिवर्तन हैं जो आबादी के 1% से भी कम लोगों में पाए जाते हैं। ये परिवर्तन आमतौर पर जीन के कामकाज में गंभीर व्यवधान उत्पन्न करते हैं और कुछ बीमारियों के जोखिम को काफी हद तक बढ़ा सकते हैं। ये स्पष्ट वंशानुक्रम पैटर्न का पालन करते हैं, जिसका अर्थ है कि ये परिवारों में एक निश्चित तरीके से पीढ़ी दर पीढ़ी आगे बढ़ते हैं (जिसे मेंडेलियन वंशानुक्रम कहा जाता है)।
कुछ उदाहरणों में LDLR, APOB और PCSK9 जीन में उत्परिवर्तन शामिल हैं, जो पारिवारिक हाइपरकोलेस्ट्रोलेमिया (FH) का कारण बन सकते हैं - एक ऐसी स्थिति जिसमें कोलेस्ट्रॉल का स्तर बहुत अधिक होता है और कम उम्र में दिल का दौरा पड़ने का खतरा बढ़ जाता है।
इसके विपरीत, पॉलीजेनिक जोखिम वाले वेरिएंट अधिक सामान्य होते हैं (जनसंख्या के कम से कम 1% में पाए जाते हैं) और इनमें से प्रत्येक रोग के जोखिम में थोड़ी मात्रा में योगदान देता है।
जैसा कि अमेरिकन हार्ट एसोसिएशन ने 2022 में अपने दिशानिर्देशों में कहा था:
जोखिम पूर्वानुमान ढाँचों में आनुवंशिकी को शामिल करने से जोखिमों को परिष्कृत करने का अवसर मिलता है, संभवतः जीवन में पहले ही, जिससे पहले से ही और अनुकूलित जोखिम न्यूनीकरण रणनीतियों का निर्माण हो सके।
मैं अपने आनुवंशिक जोखिमों को जानने के लिए कौन से व्यावहारिक कदम उठा सकता हूँ?
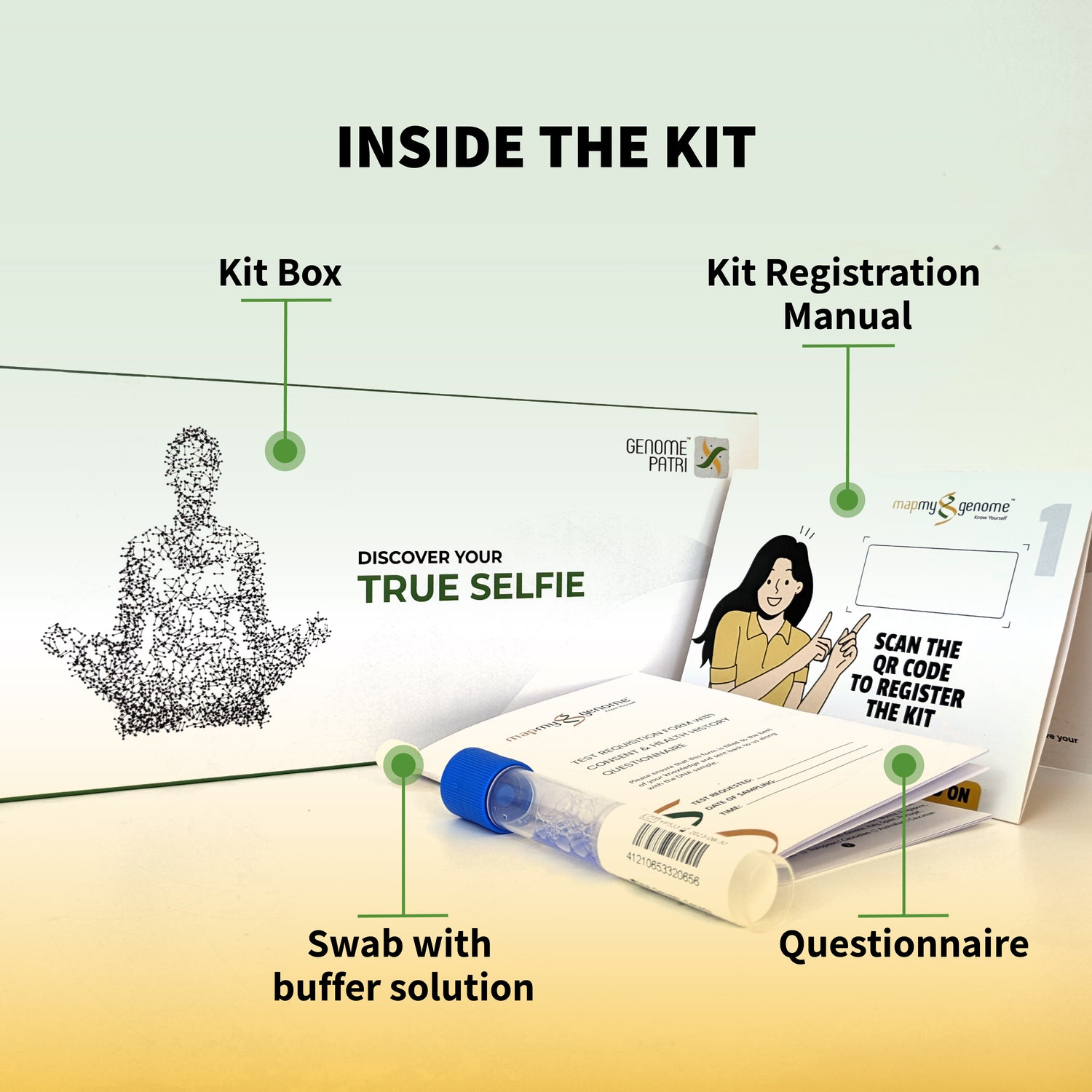
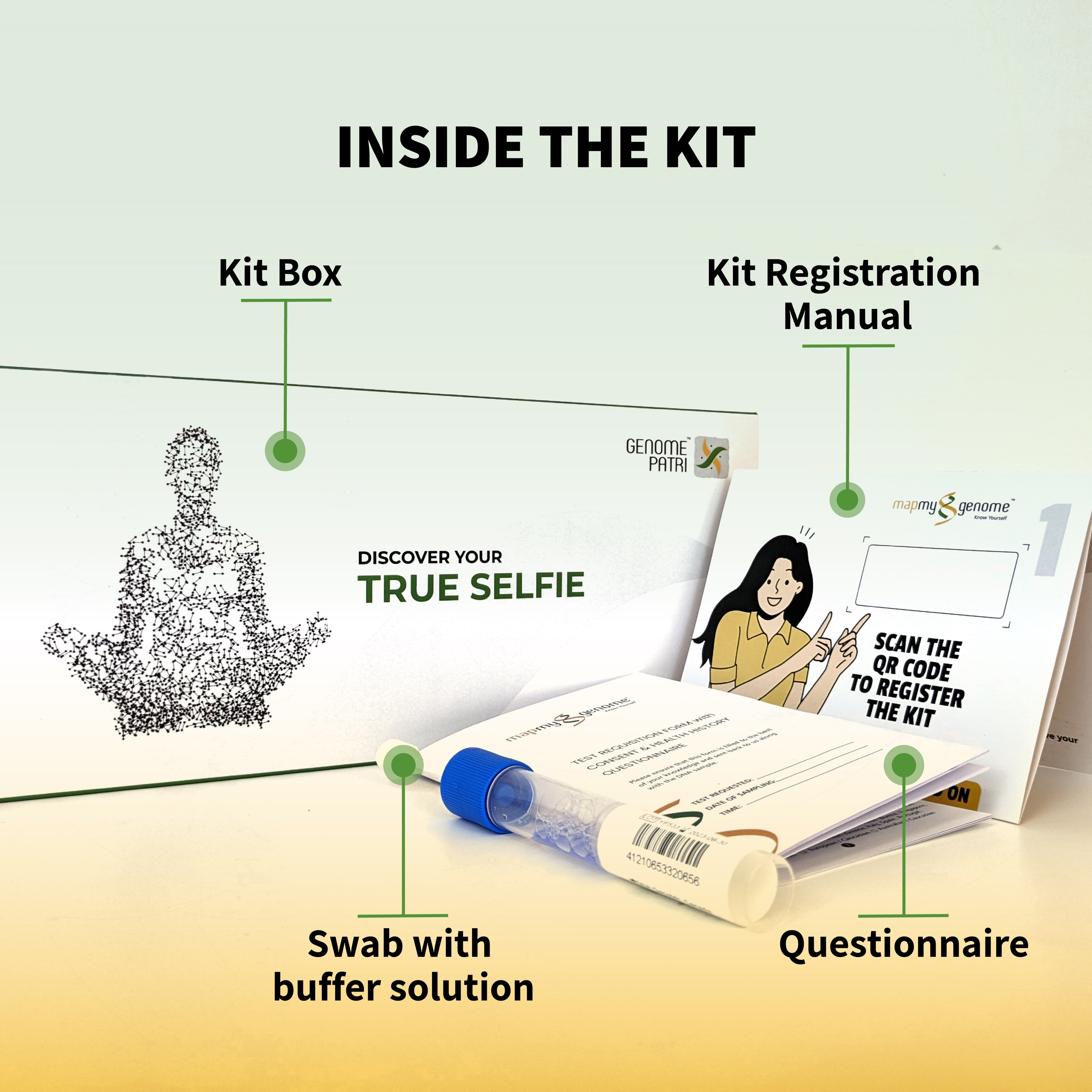
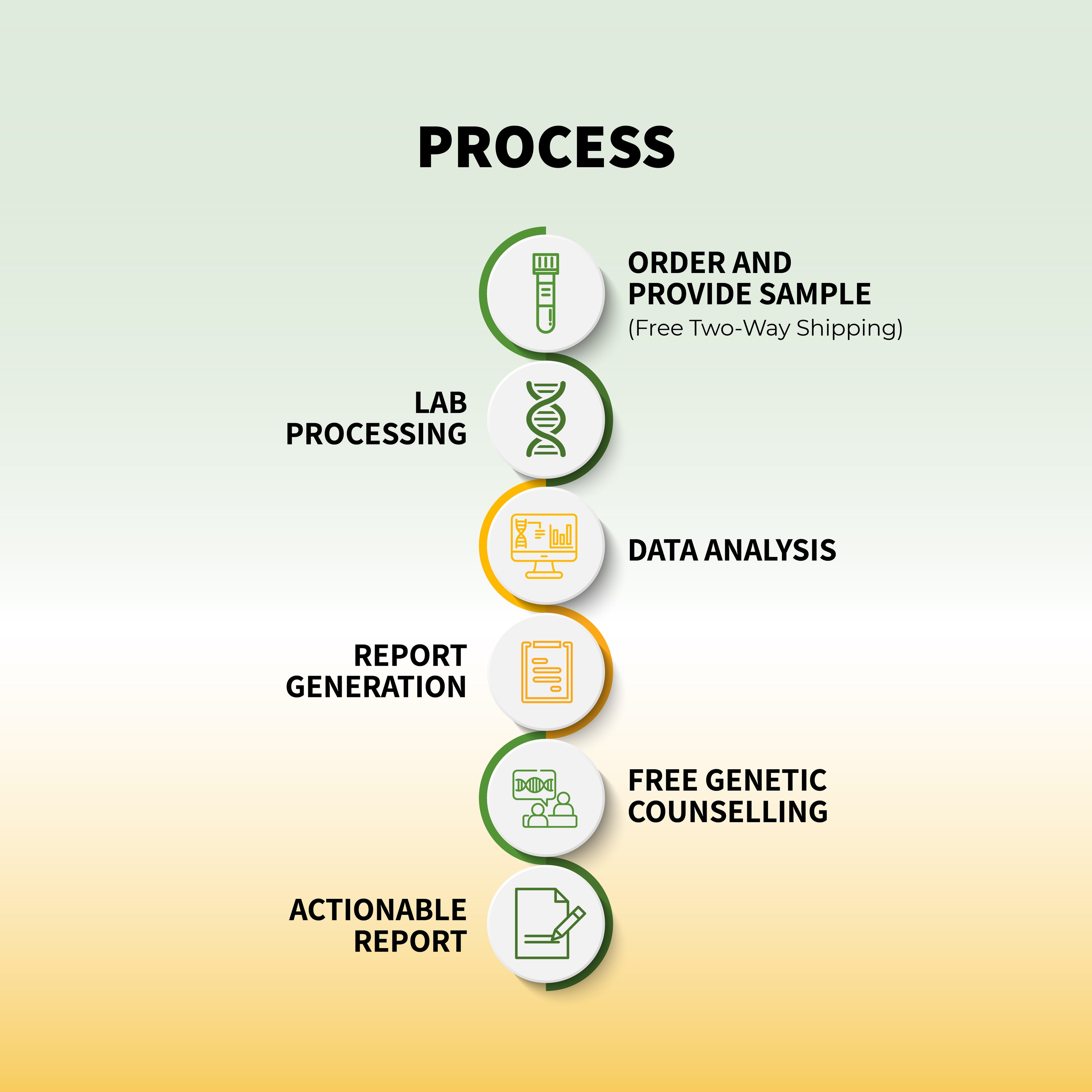
जीनोमपैट्री मैपमाईजीनोम द्वारा विकसित एक उन्नत, घर पर किया जाने वाला डीएनए-आधारित स्वास्थ्य और तंदुरुस्ती परीक्षण है। यह परीक्षण 100 से अधिक स्वास्थ्य संबंधी स्थितियों का व्यापक आनुवंशिक मूल्यांकन प्रदान करता है, जिसमें हृदय रोग (सीवीडी), चयापचय संबंधी विकार, कैंसर और अन्य बीमारियों के जोखिमों का विस्तृत आकलन शामिल है।
जीनोमपैट्री कई हृदय संबंधी स्थितियों के प्रति आपकी आनुवंशिक प्रवृत्ति का मूल्यांकन करता है, जिनमें निम्नलिखित शामिल हैं, लेकिन इन्हीं तक सीमित नहीं हैं:
-
दिल की धमनी का रोग
-
हृदयघात (हार्ट अटैक)
-
दिल की अनियमित धड़कन
-
हाइपरट्रॉफिक कार्डियोमायोपैथी
जिन रोगियों में वंशानुगत हृदय रोग का संदेह है, उनके लिए कार्डियोमायोपैथी पैनल, एरिथमिया पैनल या क्लिनिकल/होल एक्सोम सीक्वेंसिंग जैसे नैदानिक आनुवंशिक परीक्षण की सिफारिश की जाती है।
फार्माकोजेनोमिक पॉलीजेनिक रिस्क स्कोर (पीआरएस) का उपयोग मुख्य रूप से चार तरीकों से किया जाता है:
-
किसी दवा की कार्यक्षमता (प्रभावकारिता) का अनुमान लगाने के लिए,
-
दुष्प्रभावों (विषाक्तता) के जोखिम का अनुमान लगाने के लिए,
मेडिकामैप व्यक्तियों को यह समझने में मदद करता है कि उनकी आनुवंशिक संरचना विभिन्न दवाओं के प्रति उनकी प्रतिक्रिया को कैसे प्रभावित करती है, जिससे डॉक्टरों को सुरक्षित और अधिक प्रभावी दवाएं लिखने में मदद मिलती है।
आनुवंशिक निदान परीक्षण के लिए चेतावनी संकेत निम्नलिखित हैं:
अचानक हृदय गति रुकने का पारिवारिक इतिहास, अस्पष्टीकृत बेहोशी, या ज्ञात आनुवंशिक हृदय रोग - अन्य सह-रुग्णताओं की अनुपस्थिति में परिवार के कई सदस्यों को अचानक हृदय गति रुकने की घटना।
अचानक बेहोशी (सिंकोप) या दौरे पड़ना, खासकर शारीरिक परिश्रम या भावनात्मक उत्तेजना के दौरान।
रोगी या परिवार में जन्मजात या संरचनात्मक हृदय दोष - इसमें हाइपरट्रॉफिक या डाइलेटेड कार्डियोमायोपैथी, मार्फन सिंड्रोम, या एरिथमोजेनिक राइट वेंट्रिकुलर कार्डियोमायोपैथी जैसी स्थितियां शामिल हैं।
शिशुओं और छोटे बच्चों में लक्षण: सायनोसिस (होंठ/त्वचा का नीला पड़ना), तेज़ साँस लेना, विकास में कमी, सूजन, या बार-बार बेहोशी के दौरे पड़ना
क्या यह अंत का ज्ञान है या एक नई शुरुआत का?
आनुवंशिक जोखिम कारकों के बारे में जानने से आपको अपने आहार और जीवनशैली को अनुकूलित करने और जोखिम कारकों को कम करने में मदद मिल सकती है। यह आपको जोखिम कारकों को विशेष रूप से संबोधित करने के लिए अपनी चिकित्सा जांच को व्यक्तिगत बनाने की अनुमति भी देता है। जीवनशैली के कुछ तरीके जो अचानक हृदय गति रुकने के जोखिम को कम करने में मदद कर सकते हैं, उनमें शामिल हैं:
-
भरपूर मात्रा में फल, सब्जियां, साबुत अनाज, कम वसा वाले प्रोटीन युक्त और सीमित मात्रा में संतृप्त वसा, चीनी और नमक वाला स्वस्थ आहार लें।
-
हृदय स्वास्थ्य और स्वस्थ वजन बनाए रखने के लिए नियमित शारीरिक गतिविधि और व्यायाम आवश्यक हैं।
-
धूम्रपान छोड़ना और तंबाकू उत्पादों से परहेज करना, क्योंकि धूम्रपान हृदय संबंधी समस्याओं का एक प्रमुख जोखिम कारक है।
-
तनाव को विश्राम तकनीकों, परामर्श या जीवनशैली में बदलाव के माध्यम से प्रबंधित किया जा सकता है, क्योंकि तनाव हृदय रोग में योगदान कर सकता है।
-
स्वस्थ सर्कैडियन लय का पालन करना—नियमित सोने और जागने के समय को बनाए रखना, पर्याप्त आरामदायक नींद लेना, और खाने और गतिविधि के पैटर्न को दिन के उजाले के घंटों के साथ संरेखित करना—उन जोखिम कारकों (जैसे उच्च रक्तचाप, मोटापा, मधुमेह और दीर्घकालिक तनाव) को कम करने में मदद करता है जो हृदय ताल संबंधी विकारों के विकास में योगदान करते हैं।